7. Aachener Parodontologischer Fortbildungsabend
Update Oralmedizin – Risikoläsionen der Mundschleimhaut
Am 27.11.2019 fand der 7. Aachener Parodontologische Fortbildungsabend mit dem Thema „Update Oralmedizin - Risikoläsionen der Mundschleimhaut im Praxisalltag“ statt. Zu diesem Anlass konnten die Initiatoren, Prof. Dr. Jamal Stein und Dr. Christian Hammächer, Herrn Prof. Dr. Michael Bornstein (Hong Kong) als Gastreferenten gewinnen.
Mit Goethes Zitat „Man sieht nur, was man weiß“ machte der Referent zu Beginn seines Vortrages auf die Schwierigkeiten bei der Diagnose von Mundschleimhautveränderungen aufmerksam. Farb- und Texturveränderungen, Gewebsvermehrungen sowie Substanzdefekte sollten im Rahmen der alltäglichen 01-Untersuchung sehr gründlich erfasst und diagnostiziert werden, auch um Risikoläsionen nicht zu übersehen. Als besonders häufig vorkommendes Beispiel von Mundschleimhauterkrankungen beschrieb Bornstein den oralen Lichen planus (OLP), der sehr unterschiedliche Erscheinungsformen haben kann, die oftmals über das alleinige klassische Zeichen einer „Wickham’schen Streifung“ hinaus gehen. Aber auch das Schleimhautpemphigoid sowie medikamentenassoziierte Gingivawucherungen, die von Neoplasmen differenziert werden müssen, gehören zu den häufigeren oralen Läsionen.
Ausgehend von diesen Fallbeispielen plädierte der Referent dafür, bei jedem Patienten im Rahmen der Routinekontrolle eine standardisierte Befundaufnahme im Sinne eines „opportunistischen Screenings“ von extraoral nach intraoral vorzunehmen – sowohl mittels Inspektion als auch mittels Palpation. Insbesondere der Zunge, dem Mundboden und dem retromolaren Bereich sollte eine besondere Aufmerksamkeit zukommen, da diese zu den häufigeren Risikoregionen für Präkanzerosen und Karzinomen gehören. Für eine genaue Beurteilung der gesamten Zunge gab der Referent den Tipp, die Zungenränder durch maximales Herausstrecken der Zunge und zusätzlichem manuellen Abhalten durch den Behandler (z.B. mit einem Tupfer oder Gaze-Streifen) komplett befundbar zu machen.
Auch die Bedeutung der Anamnese für die Diagnosestellung hob Bornstein heraus. Schon im Rahmen einer Röntgendiagnostik können familienanamnestische Zusammenhänge wichtig sein. So sollte beispielsweise beim Vorliegen von multiplen Zysten der Verdacht auf das Gorlin-Goltz Syndrom abgeklärt werden. Hinsichtlich der allgemeinen Anamnese betonte der Referent das Problem der mittlerweile deutlich zunehmenden Multimorbidität und der damit direkt in Verbindung stehenden Polypharmazie. Bei einer stetig älter werdenden Bevölkerung kann es oftmals zu einer Diskrepanz von gefühlter Gesundheit und tatsächlichem medizinischen Befund kommen. Viele ältere Patienten vergessen mitunter die Angabe einiger Medikamente. Laut einer aktuellen Erhebung aus der Schweiz nehmen mehr als 80% der über 70-Jährigen täglich Medikamente ein, wobei 50% von diesen fünf und mehr Tabletten am Tag benötigen. So ist die Einnahme von Kalziumkanalblocker im Rahmen der Behandlung von Hypertonien ein häufiges Beispiel für die Entstehung von Gingivawucherungen. Aber auch das immunsuppressive Medikament Cyclosporin ist bei organtransplantierten Patienten mit einem häufigeren Auftreten von Gingivawucherungen assoziiert.
Beim Vorliegen von Mundschleimhautveränderungen, die mit einer Farbveränderung (heller/dunkler) und / oder einer Volumenänderung (Substanzdefekt/-zunahme) einhergehen, empfiehlt der Referent zunächst die Stellung einer „Arbeitsdiagnose“, die durch weitere diagnostische Schritte verifiziert und ggf. differenziert werden sollte. Dazu gehören direkte oder indirekte (serologische) mikrobiologische Untersuchungen, aber auch die Entnahme von Gewebeproben.
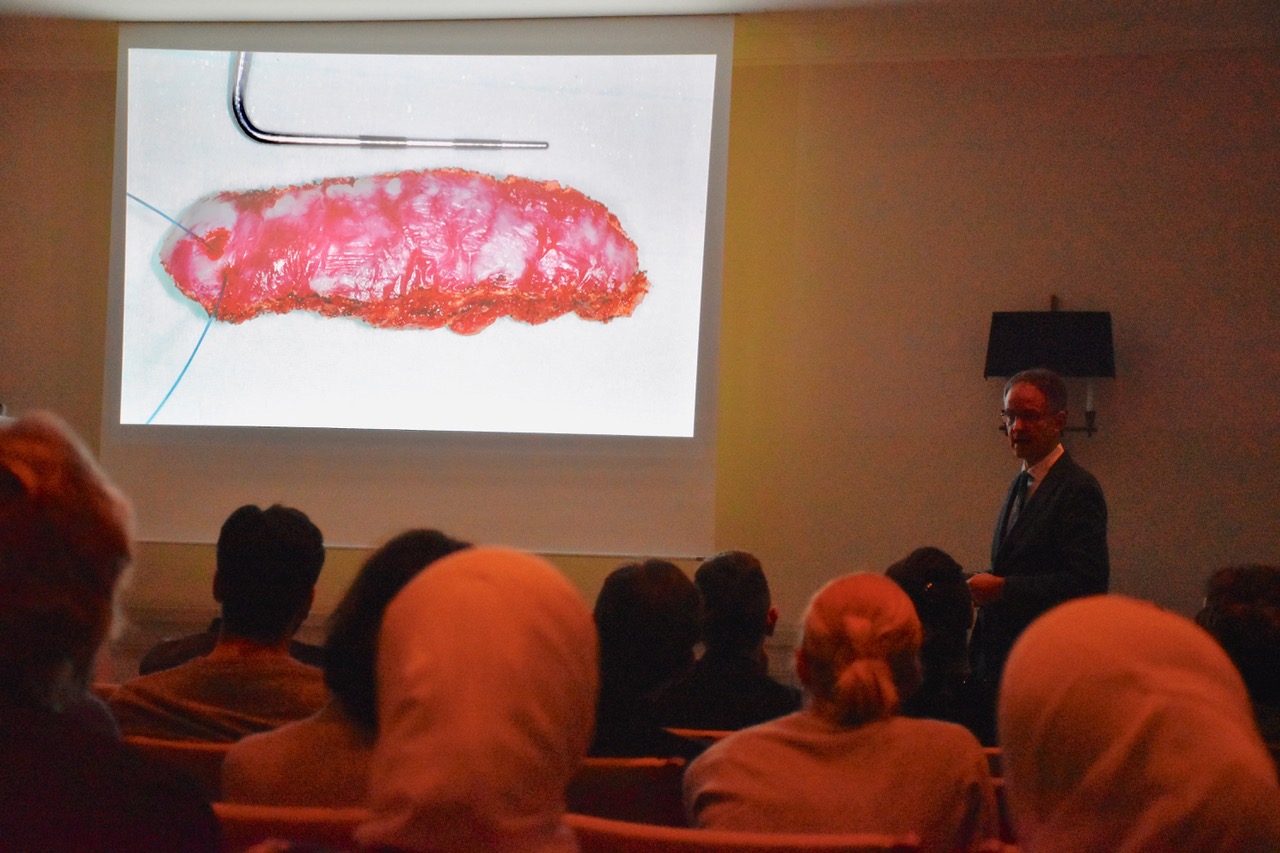
Für die Gewinnung von Gewebeproben für eine histopathologische Untersuchung unterschied Bornstein die Inzisions- von der Exzisionsbiopse. Die Inzisionsbiopsie empfahl er, wenn ein unklarer Befund vorliegt und eine komplette Exzision in toto ambulant nicht erfolgen kann. Auf Grundlage des histopathologischen Befundes kann dann die Therapieplanung erfolgen. Hingegen können Exzisionsbiopsien zum Einsatz kommen, wenn der pathologische Befund vollständig entfernt werden kann. In diesem Fall wird Diagnostik und Therapie kombiniert. Dies kann beispielsweise bei benignen Veränderungen, wie Reizfibromen, möglich sein. Grundsätzlich gilt die Empfehlung, pigmentierte Veränderungen eher zu exzidieren.
Bornstein plädierte dafür, die Probenentnahme optimalerweise in die Hände eines routinierten Behandlers zu legen, da der Ort der Entnahme oft entscheidend für den daraus resultierenden pathologischen Befund sein wird. Falls eine initiale Arbeitsdiagnose und der erhaltene histopathologische Befund nicht übereinstimmen, kann eine zweite Probeentnahme notwendig sein, welche einen anderen Bereich der Mundschleimhautveränderung miteinbezieht. Bei der Exzision hat sich insbesondere der CO2-Laser als hilfreiche Ergänzung oder Alternative zum Skalpell herausgestellt.
Abschließend stellte der Referent heraus, dass im Rahmen der Sekundärprävention, d.h. der Früherkennung potenziell maligner Veränderungen, eine deutliche Verbesserung der Prognose erzielt werden kann. Daher sollten sowohl der Zahnarzt als auch sein Team diese präventivmedizinische Aufgabe erfüllen können und über dementsprechende stomatologische Kenntnisse verfügen. Bei unklaren Befunden, vor allem bei der Abgrenzung benigner Veränderungen zu Risikoläsionen sowie dem Vorliegen von systemischen Erkrankungen mit oralen Symptomen (Morbus Crohn, Pemphigus, Sarkoidose) ist eine Überweisung an eine entsprechende Fachklinik zu empfehlen.
Nach der regen anschließenden Diskussion klang der ausgebuchte Fortbildungsabend in geselligen Runden mit kollegialen Gesprächen und durchweg positiver Resonanz der 85 Teilnehmer aus. Auch im nächsten Jahr ist wieder ein parodontologischer Fortbildungsabend geplant.